Поражения опорно-двигательной системы – одна из наиболее часто встречаемых проблем. Повышенная нагрузка, неправильное питание, перенапряжение негативно отражаются на состоянии суставов, вызывая избыточное накопление пирофосфата кальция и развитие артропатий. Данное химическое соединение в тканях организма вызывает воспалительную реакцию, которая способна длительное время прогрессировать. В статье пойдет речь о симптомах и лечении пирофосфатной артропатии.
Пирофосфатная артропатия – что это такое?
Это хроническое, постоянно прогрессирующее заболевание опорно-двигательного аппарата, характеризующееся откладыванием и накоплением кристаллов кальция, фосфора в хрящевой ткани. Чаще всего патология развивается у лиц пожилого возраста.
Медицинская статистика говорит о том, что 10-15% 65 летних людей страдают данной патологией, а в возрасте 80-90 лет количество больных увеличивается до 40-50%. Специалисты уверены, что болезнь распространена намного больше, так как заболевание может маскироваться под другие патологии – остеоартроз, подагру, артрит неясной этиологии и пр. Чаще всего накопление кальция происходит в коленных суставах и других сочленениях нижних конечностей.
Врачи отмечают, что лечение пирофосфатной артропатии требует комплексного подхода. Основное внимание уделяется облегчению симптомов и улучшению качества жизни пациента. Специалисты рекомендуют использовать нестероидные противовоспалительные препараты для снятия боли и воспаления. Физиотерапия также играет важную роль, помогая восстановить подвижность суставов и укрепить мышечный корсет. Врачами подчеркивается важность индивидуального подхода к каждому пациенту, учитывая сопутствующие заболевания и общее состояние здоровья. В некоторых случаях может быть показано применение кортикостероидов или даже хирургическое вмешательство. Кроме того, врачи советуют пациентам следить за своим весом и придерживаться сбалансированной диеты, что способствует снижению нагрузки на суставы. Регулярные консультации с ревматологом помогут контролировать течение заболевания и корректировать лечение при необходимости.
https://youtube.com/watch?v=bRwNTPEnQ8E
Возникновение патологии
Развитию пирофосфатной артропатии способствует ряд факторов, негативно влияющих на организм человека. Например:
- гиподинамия – малоподвижный образ жизни способствует нарушению обмена веществ в мышечной ткани. Кроме того, в тканях начинают застаиваться продукты метаболизма;
- медленная циркуляция лимфы и межклеточной жидкости провоцируют оседание солей кальция;
- соматические заболевания, характеризующиеся патологическим изменением метаболизма – сахарный диабет, хроническая почечная недостаточность, атеросклероз, гипертоническая болезнь, ожирение;
- изменение характера питания – преобладание в диете мясных продуктов, алкоголя и кальция;
- повышенное содержание в крови эргокальциферола;
- гормональные изменения, приводящие к вымыванию кальция из костной ткани и отложение в хрящах суставов, в первую очередь гипо- или гипертиреоз и паратиреоз.
Кроме того, предрасполагают к развитию болезни пожилой возраст, окружающая среда, наследственные факторы, малое потребление чистой воды и др.
Патогенез артропатии характеризуется этапностью: изначально на организм воздействуют негативные факторы внутренней или внешней среды, которые нарушают обмен веществ. Метаболические расстройства приводят к образованию излишка солей кальция и их накоплению в хрящевой ткани.
Соли опосредуют развитие воспалительной реакции в синовиальной оболочке с образованием эрозий и лакун, которые впоследствии также заполняются кальцием. Результатом является формирование остеофитов, дегенеративных изменений суставного хряща, растрескивания и разрушения костной ткани. Функция суставов нарушается, что и приводит к симптомам патологии.
Клинические признаки
Врачи выделяют 6 форм пирофосфатной артропатии, проявляющихся общими признаками лишь с некоторыми отличиями. Заболевание крайне редко поражает суставы верхних конечностей и часто формируется в коленях, голеностопах и тазобедренных сочленениях. Первое обострение патологии похоже на подагрическую или псевдоподагрическую атаку, но отличается локализацией. При подагре первичное поражение развивается в области большого пальца стопы, тогда как пирофосфатная артропатия чаще поражает колени. Клиническая картина болезни включает в себя следующие проявления:
- острый болевой синдром в одном или двух коленях;
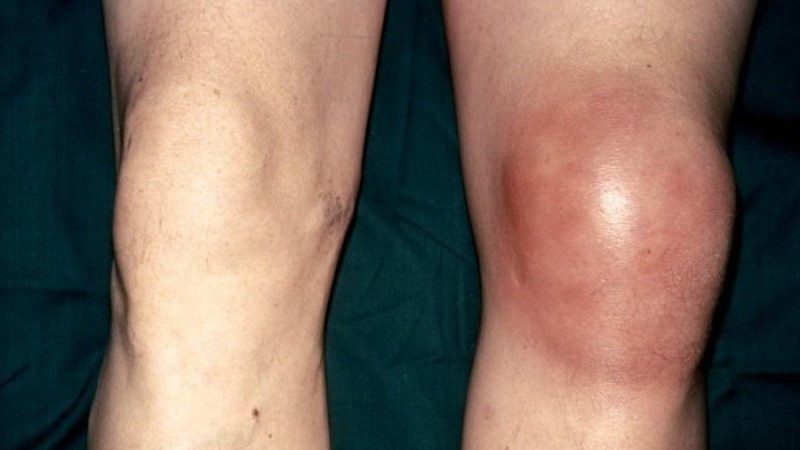
- образование плотного и ярко выраженного отека в области сустава;
- покраснение кожного покрова в области суставного сочленения и повышение его температуры;
- диффузные мышечные боли по всему телу;
- астеновегетативные проявления: общее недомогание, слабость, усталость, головные боли, тошнота, вялость и т.д.
Отложения кристаллов пирофосфата кальция могут локализоваться рядом с межпозвоночными дисками и сдавливать корешки нервов, что приводит к нарушению чувствительности в разных частях тела, болям в спине, ощущениям ползания мурашек, мышечному напряжению. Обострения стихают самостоятельно через 5-7 дней, однако, без лечения они часто повторяются и могут стать причиной развития осложнений патологии.
Пирофосфатная артропатия — это заболевание, которое вызывает значительный интерес среди пациентов и специалистов. Многие люди отмечают, что симптомы, такие как боль и отечность в суставах, могут быть очень неприятными и мешать повседневной жизни. В обсуждениях на форумах и в социальных сетях часто упоминаются различные методы лечения. Некоторые пациенты делятся положительным опытом применения нестероидных противовоспалительных препаратов, которые помогают снизить воспаление и облегчить боль. Другие акцентируют внимание на важности физиотерапии и регулярных упражнений для поддержания подвижности суставов. Также встречаются рекомендации по изменению рациона, включая увеличение потребления омега-3 жирных кислот и антиоксидантов. Однако многие подчеркивают, что перед началом любого лечения важно проконсультироваться с врачом, чтобы избежать осложнений и подобрать наиболее эффективную терапию.
https://youtube.com/watch?v=KWtj4t1u02M
Методы диагностики
Постановкой точного диагноза по МКБ-10 занимается специалист-ревматолог. Пирофосфатная артропатия соответствует коду M11 в Международной классификации болезней. На приеме врач проводит опрос больного, собирает его жалобы, осматривает пораженные суставы и назначает дополнительные исследования.
Для уточнения диагноза необходимо провести следующие процедуры: оценить уровень биохимических показателей мочевины, кальция и фосфора, провести рентгенологическую и ультразвуковую диагностику пораженных суставов. При затруднении в постановке диагноза может помочь артроскопия с забором синовиальной жидкости или магнитно-резонансная томография суставов.
Методы лечения
Терапия артропатий строится в соответствии с клиническими рекомендациями и характеризуется комплексным подходом. Начинают лечение с коррекции питания пациента и его образа жизни: увеличивают количество овощей и фруктов, уменьшают потребление жирного красного мяса с заменой его на куриное. Человек должен отказаться от вредных привычек. Занятия лечебной физкультурой положительно сказываются на общем состоянии больного. Постепенное увеличение физической нагрузки помогает вернуть мышцам тонус.
Лечение включает в себя использование лекарственных препаратов, хирургическое вмешательство при массивном разрушении суставов и физиотерапевтические воздействия.
https://youtube.com/watch?v=IIKJ2IW19uc
Лекарственная терапия
Лечение острых приступов артропатии осуществляют по типу лечения атаки подагры – «Колхицин» в суточной дозе 2 мг. Если он дает незначительный эффект, то к терапии подключают нестероидные воспалительные препараты – «Индометацин», «Бутадион» или «Кеторолак».
Они помогают уменьшить воспалительную реакцию и отек сустава, а также понизить интенсивность боли. При крайне тяжелом течении врачи прибегают к внутрисуставному введению глюкокортикоидов – препараты «Гидрокортизон» или «Кеналог» в терапевтических дозах вводятся непосредственно в суставную полость. Использование данных средств позволяет остановить острую фазу патологии и добиться исчезновения ее симптомов.
При хроническом поражении суставов врачи уделяют внимание лечению непосредственной причины патологии. Если артропатию спровоцировало тяжелое соматическое заболевание, то необходимо избавиться от него, а также постараться нормализовать обмен веществ в организме. Симптоматическое лечение помогает при боли (обезболивающие препараты – «Анальгин», «Баралгин» и др.), но не позволяет остановить прогрессирование болезни. Хондропротективные средства («Артра», «Акулий хрящ») способствуют восстановлению хрящевой ткани.
Физиотерапия
После купирования острого приступа и коррекции нарушений метаболизма переходят к немедикаментозным методам воздействия. Физиотерапевтические методы лечения включают в себя:
- массаж и мануальную терапию – оказывают положительный эффект на самочувствие пациента, позволяют расслабить мышцы, ускорить кровоток в них и обмен веществ, улучшить лимфодренажную функцию, подготовить мышцы к активным нагрузкам;
- регулярные занятия ЛФК;
- рефлексотерапию и иглоукалывание – рефлекторное воздействие на организм стимулирует работу нервной системы и способствует улучшению функций внутренних органов;
- сероводородные и радоновые ванны;
- грязевые аппликации;
- кинезиотерапию;
- лазеролечение;
- УВЧ и СВЧ-терапию;
- лечение магнитными полями и другие.
Выбор физиотерапевтических средств осуществляет специалист индивидуально для каждого больного в соответствии с выявленной патологией и наличием сопутствующих заболеваний.
Профилактика
Для профилактики рецидивов артропатии, пациентам необходимо придерживаться некоторых рекомендаций:
- следить за массой тела;
- заниматься лечебной гимнастикой;
- больше времени проводить на свежем воздухе;
- следовать советам и назначениям врача;
- придерживаться диеты.
В этом случае, шанс рецидива патологии минимальный. При повторном появлении симптомов пирофосфатной артропатии следует сразу же обратиться за медицинской помощью.
Заключение
Пирофосфатная артропатия – распространенная патология, способная маскироваться под другие болезни опорно-двигательного аппарата. При ранней диагностике и своевременной терапии удается добиться положительных результатов лечения, предотвратить разрушение суставов, вернуть пациенту трудоспособность и нормальный уровень жизни. Основное внимание в лечении отводится терапии основного заболевания и последующей реабилитации.
Вопрос-ответ
Что такое пирофосфатная артропатия?
Пирофосфатная артропатия (ПФА) — заболевание, являющееся результатом образования и депонирования кристаллов пирофосфата кальция (ПФК) в суставах и развивающегося в связи с этим воспаления иммунного характера.
Что вызывает пирофосфатную артропатию?
Точная причина образования кристаллов ЦПП остается неизвестной, но выявлено несколько факторов риска, включая синдром Гительмана (наследственное заболевание почек), гемохроматоз (наследственное заболевание, приводящее к избытку железа), семейную гипокальциурическую гиперкальциемию (наследственное заболевание, вызывающее высокий уровень кальция) и другие.
При каком заболевании накапливаются кристаллы пирофосфата кальция в суставных тканях?
Хондрокальциноз — это хроническое заболевание суставов, при котором в хрящевой ткани и окружающих структурах накапливаются кристаллы солей кальция. Чаще всего речь идет о пирофосфате кальция, поэтому болезнь также называют пирофосфатной артропатией или псевдоподагрой.
Какой врач лечит артропатию?
Вас будет лечить травматолог-ортопед. Боли в суставах – один из признаков артропатии. Она развивается на фоне других поражений суставного аппарата, например, при артрозе.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Пирофосфатная артропатия может иметь схожие симптомы с другими заболеваниями суставов, поэтому важно получить профессиональную оценку и рекомендации по лечению.
СОВЕТ №2
Следите за уровнем физической активности. Умеренные физические нагрузки, такие как плавание или ходьба, могут помочь поддерживать подвижность суставов и уменьшить болевые ощущения. Избегайте чрезмерных нагрузок, которые могут усугубить состояние.
СОВЕТ №3
Используйте противовоспалительные препараты по назначению врача. Нестероидные противовоспалительные средства (НПВС) могут помочь снизить воспаление и облегчить боль. Однако их следует принимать только по рекомендации специалиста.
СОВЕТ №4
Обратите внимание на диету. Употребление продуктов, богатых омега-3 жирными кислотами, антиоксидантами и витаминами, может помочь в поддержании здоровья суставов. Рассмотрите возможность консультации с диетологом для составления сбалансированного рациона.