Хондромаляция надколенника – это боль, возникающая по передней части сустава в результате механических травм и биомеханических нарушений. Износ суставного хряща на задней поверхности проявляется воспалением, отечностью, разрушением и склерозированием прилежащих костных тканей. Многие ортопеды устанавливают диагноз артроз, не озвучивая пациентам, что это такое хондромаляция коленного сустава и не оставляя выбора для физической терапии.
О болезни
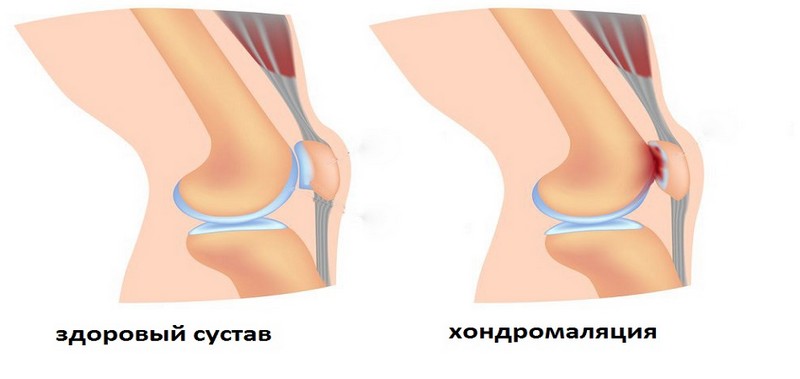
Хондромаляция надколенника одна из наиболее распространенных причин болей у молодых активных людей. Термин происходит от греческого слова «хондрос» и «малакия», что в буквальном смысле означает размягчение хряща. Травматизация задней части надколенника влияет на движение в коленном суставе. Заболевание необходимо отличать от пателлофеморального болевого синдрома и тендинопатии.

Четырехглавая мышца бедра имеет четыре головки: прямая, промежуточная широкая, латеральная и медиальная широкие головки. Мышцы, в зависимости от их расположения, являются стабилизаторами сустава. Широкая медиальная нужна для нормального положения надколенника.
С латеральной стороны на колено оказывает влияние подвздошно-большеберцовый тракт, который напрягается при слабости большой ягодичной мышцы.
Привести к травмам надколенника может внутренний разворот бедренной кости, когда меняется угол сгибания сустава. Важен Q-угол, образованный между линией, проводимой от подвздошной кости и центром коленной чашки, а также от центра колена до бугристости большеберцовой кости. При внутренней ротации бедренной кости и приведении угол возрастает и давление на медиальные структуры колена также повышается.
Этиология хондромаляции включает травму, которая повышает активность протеолитических ферментов и приводит к нестабильности коленной чашки и сустава. Потому основные причины заболевания таковы:
- изменения соотношения между тазобедренным и коленным суставом;
- спазм прямой мышцы бедра;
- натяжение в подвздошно-большеберцовом тракте;
- перегрузка двуглавой мышцы бедра при тренировках;
- спазм икроножных мышц и ахиллова сухожилия;
- пронация подтаранного сустава (плоскостопие);
- укорочение связок надколенника;
- слабость латеральной широкой мышцы бедра.
Баланс между наружными и внутренними мышцами коленного сустава крайне важен. Повышают риск хондромаляции травмы тазобедренного сустава, голени. Дегенеративные изменения суставного хряща обусловлены травмами, воспалениями и микроповреждениями, вывихами надколенника, проблемами таза.
Врачи отмечают, что лечение хондромаляции надколенника требует комплексного подхода. В первую очередь, важно снизить физическую нагрузку на коленный сустав, что поможет уменьшить болевые ощущения и предотвратить дальнейшее повреждение хряща. Врачами рекомендовано использование противовоспалительных препаратов для снятия боли и отека. Физиотерапия также играет ключевую роль в восстановлении функции сустава: специальные упражнения помогают укрепить мышцы вокруг колена и улучшить его стабильность. В некоторых случаях может быть показано использование ортопедических средств, таких как стельки или бандажи. Если консервативные методы не приносят результата, врачи могут рассмотреть возможность хирургического вмешательства для восстановления хрящевой ткани. Важно, чтобы лечение проводилось под наблюдением специалиста, который сможет адаптировать терапию в зависимости от индивидуальных особенностей пациента.
https://youtube.com/watch?v=uBWM__oqERQ
Степени хондромаляции надколенника
На ранних этапах хондропатия надколенника проявляется отечностью, которая вызвана накоплением жидкости и утолщением хряща. По мере прогрессирования происходит истончение поверхности, обнажение костной ткани.
Единственным методом диагностики хондромаляции является артроскопия, которая выявляет:
- истончение хрящевой прослойки;
- субхондральный склероз надкостницы.
МРТ показывает только тяжелые стадии патологии.
- Размягчение и отечность хряща из-за разрыва коллагеновых волокон по вертикали соответствует 1 степени. Хрящ обретает структуру губки.
- Формирование уплотнений из-за разделения поверхностных и глубоких слоев хряща, площадь поражения составляет до 1,5 кубических сантиметров. При 2 степени кость пока не затронута.
- Появление трещин, обнажения субхондральной части кости примерно в 50% суставной поверхности, склерозирование и эрозивные процессы. При 3 степени рентген и МРТ выявляет остеофиты.
- Для 4 степени характерно обширное поражение хряща более чем на 50%, атрофия мышц, боли и медиальное или латеральное смещение большеберцовой кости. На рентгене устанавливают диагноз артроз.
Поскольку хрящевая ткань не имеет нервных окончаний, то ее повреждение не приводит к боли в передней части колена. Дискомфорт связан с натяжением связок и спазмом мышц.
Признаки на рентгене
Заболевание тяжело диагностировать только по симптому боли по передней части колена. Пациенты жалуются на дискомфорт и припухлость с одной стороны надколенника – внутри или снаружи, что обусловлено топографией перегрузки мышц и поражения хряща. При хондромаляции надколенника 2 степени развивается слабость при разгибании колена.
Врач должен проверить подвижность надколенника, перемещая его влево и вправо. Протестировать четырехглавую мышцу бедра на изометрическое сопротивление, и признаком будет боль под коленной чашечкой.
Врач обязан изучить осанку и положение сустава: вальгус (разворот коленей внутрь, разворот ступни наружу), гиперлордоз – все указывает, что сустав страдает из-за мышечного дисбаланса.
Люди, столкнувшиеся с хондромаляцией надколенника, часто делятся своим опытом лечения и реабилитации. Многие отмечают, что важным шагом является консультация с врачом, который может назначить правильную диагностику и лечение. Некоторые пациенты рассказывают о положительном эффекте физиотерапии, которая помогает укрепить мышцы вокруг колена и улучшить подвижность. Другие упоминают о необходимости изменения образа жизни, включая снижение нагрузки на сустав и регулярные упражнения для поддержания гибкости.
Также распространены советы по использованию ортопедических стелек и бандажей, которые могут снизить дискомфорт. Важно отметить, что не все методы подходят каждому, и индивидуальный подход к лечению играет ключевую роль. Некоторые люди делятся историями о том, как им помогли народные средства, такие как компрессы и травяные настои, однако медицинские рекомендации остаются основой для успешного восстановления.
https://youtube.com/watch?v=RPgwPw6xqVc
Лечение хондромаляции надколенника
Биомеханические нарушения невозможно полностью вылечить медикаментозно. Без упражнений и физиотерапии лечение приводит к рецидивам и развитию оатеоартроза. Потому рано или поздно пациентам предлагают операцию. При этом проводится хондэктомия, предполагающая удаление части хряща, или полное удаление коленной чашечки, влекущее за собой слабость сустава. Иногда проводят трансплантацию хондроцитов, протезирование. Выбор как и чем лечить хондромаляцию надколенника, сводится к пассивному воздействию, что влечет к дегенерации.
Медикаментозные средства
В качестве медикаментозной терапии назначают нестероидные противовоспалительные препараты, в том числе внутрисуставные инъекции, стероидные средства, а также хондропротекторы. Препараты могут снижать боль временно, но не оказывают терапевтического эффекта.
https://youtube.com/watch?v=WxI8UhT-vKQ
Лечение народными средствами
Народные средства актуальны при выпоте (отечности) и покраснении. Актуально применение компрессов со льдом, когда его заворачивают в полотенце и прикладывают к воспаленной области на 15 минут три раза в сутки. Не имеет смысла самостоятельно лечить хондромаляцию надколенника народными средствами, поскольку речь идет о мышечном дисбалансе.
Упражнения при хондромаляции надколенника
Консервативное лечение хондромаляции обязательно должно включать физиотерапию:
- коротковолновая диатермия снижает боль и улучшает питание хряща;
- ударно-волновая терапия снимает воспаление и ускоряет регенерацию.
Упражнения при хондромаляции надколенника являются основным подходом к лечению для восстановления стабильности сустава. Изометрические нагрузки по укреплению и растягиванию четырехглавой мышцы должны выполняться регулярно:
Лежа на спине, согнуть здоровую ногу в колене и поставить ступню на пол. Поднимать поврежденную ногу на 45 градусов медленно. Повторить по 10-20 раз три подхода с отдыхом в 30 секунд.
- Лежа на здоровом боку слегка согнуть ноги в коленях и тазобедренных суставах. Ступни соприкасаются. Выполнять отведение бедра в сторону по типу ракушки – 20 раз по три подхода с отдыхом в 30 секунд.
- Встать у стены, ступни на расстоянии одного шага от нее и на ширине плеч. Присесть, опираясь на стену. Держать положение до 30-60 секунд. Если существует дискомфорт в колене, поставить ступни еще дальше.
- Взять одну гантель в обе руки, выполнять тягу – наклон вперед, не увеличивая поясничный прогиб. Представлять, что седалищные бугры (косточки под ягодицами), устремляются назад. Колени сгибаются мягко, не подаются вперед. Первое движение в тазобедренном суставе. Упражнение укрепляет ягодичные мышцы для стабилизации связи таз-колено. Выполнять 10 раз по три подхода.
Перед тренировкой прокатать четырехглавую и двуглавую мышцы бедра с помощью бутылки, заполненной теплой водой или фоам-роллера.
Профилактика
Колено занимает промежуточное положение между ступнями и тазобедренным суставом. Любые напряжения в верхней и нижней части конечности влияют на его биомеханику. Лучшей профилактикой является отказ от высокого каблука, ходьба, укрепление ягодичных мышц. При длительном сидении можно вставать у спинки стула, выполнять отведение ноги назад. При этом следить, чтобы пятка устремлялась строго вверх и не было напряжения в пояснице.
Заключение
Хондромаляция надколенника – это истончение хряща, вызванное нарушением баланса между мышцами, управляющими суставом. В краткосрочном этапе можно пользоваться обезболивающими средствами, но основной терапией является – лечебная гимнастика и ходьба.
Вопрос-ответ
Как лечат хондромаляцию колена?
Лечится хондромаляция надколенника медикаментами и физиотерапией. Назначаются нестероидные противовоспалительные препараты (НПВП), которые уменьшают воспаление и боль. Могут быть рекомендованы инъекции стероидов в колено. Они обеспечивают быстрое и эффективное облегчение симптомов, предотвращение дальнейшей деградации.
Какие таблетки пить при хондромаляции?
При необходимости принимайте безрецептурные болеутоляющие средства, такие как ацетаминофен, ибупрофен или напроксен. Физиотерапевт может предложить реабилитационные упражнения.
Как долго лечится хондромаляция?
После хирургического лечения хондромаляции требуется реабилитация. Её сроки составляют 6 месяцев. Большинство пациентов ощущают себя полностью здоровыми уже через 3 месяца после операции, могут ходить без костылей, бегать, переносят бытовые нагрузки. Исчезает боль и отек.
Что нельзя при хондромаляции?
Терапевтическое лечение хондромаляции. Больному прописывается режим ограниченной двигательной и физической активности (нельзя приседать и сидеть на корточках, поднимать тяжести и т. д.). При избыточном весе рекомендуется принять меры к его снижению.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Хондромаляция надколенника может иметь различные причины и стадии, поэтому важно получить профессиональную оценку состояния вашего колена и рекомендации по лечению.
СОВЕТ №2
Регулярно выполняйте специальные упражнения для укрепления мышц бедра и улучшения стабильности коленного сустава. Упражнения, направленные на развитие квадрицепсов и подколенных сухожилий, могут помочь снизить нагрузку на надколенник.
СОВЕТ №3
Используйте лед и противовоспалительные средства для уменьшения боли и отека. При обострении симптомов прикладывайте лед к колену на 15-20 минут несколько раз в день и обсудите с врачом возможность применения нестероидных противовоспалительных препаратов.
СОВЕТ №4
Избегайте высоких нагрузок и резких движений, которые могут усугубить состояние. Постепенно увеличивайте физическую активность, выбирая низкоударные виды спорта, такие как плавание или велоспорт, чтобы не перегружать колено.




 Лежа на спине, согнуть здоровую ногу в колене и поставить ступню на пол. Поднимать поврежденную ногу на 45 градусов медленно. Повторить по 10-20 раз три подхода с отдыхом в 30 секунд.
Лежа на спине, согнуть здоровую ногу в колене и поставить ступню на пол. Поднимать поврежденную ногу на 45 градусов медленно. Повторить по 10-20 раз три подхода с отдыхом в 30 секунд.





