Болезнь Келлера у детей – редкое явление, которое касается нарушенного кровоснабжения костей стопы. Заболевание провоцируется плохой биомеханикой нижней конечности из-за слабости мышц в раннем возрасте, а также после травм и неправильных нагрузок у взрослых.
Что такое болезнь Келлера
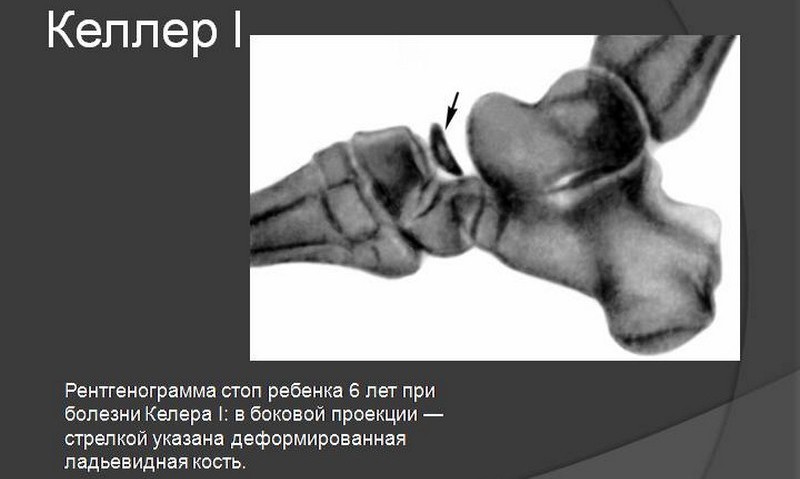
Болезнь Келлера впервые описана в 1908 году и названа в честь врача, который открыл ее. Патология относится к группе остеохондропатий, о которых стало известно с 1903 года. Заболевания развиваются на фоне аваскулярного некроза первичных и вторичных очагов оссификации костей, то есть прекращения кровоснабжения самых важных участков роста. Чаще всего страдают эпифизы, апофизы, маленькие кости. При патологии возникает аваскулярный некроз ладьевидной кости.
Что такое болезнь Келлера? Различают два типа патологии:
Поражение ладьевидной кости или болезнь Келлера у детей начинается после 2 лет, но точнее в 5-10 лет. Заболевание чаще встречается у мальчиков, чем у девочек, но у них обычно диагностируется раньше – с 1 до 3 лет. Окостенения ладьевидной кости у девочек происходит в возрасте 18-24 месяцев, а у мальчиков – в 24-30 месяцев.
- Фрейбергская болезнь, также известная как синдром Фрейберга-Келлера, представляет собой остеохондроз метатарзальных головок. Чаще затрагивается головка второй плюсневой кости, в 10% случаев патология затрагивает обе конечности. В три раза чаще встречается у женщин в возрасте 10-18 лет.
Этиология остеохондрозов неизвестна, но к причинам относятся травмы сосудов, аномалии в свертываемости крови и наследственность.
Болезнь Келлера, или остеохондрит, представляет собой заболевание, при котором происходит некроз костной ткани в области головки большеберцовой кости. Врачи отмечают, что это состояние чаще всего встречается у детей и подростков, что связано с активным ростом и физической нагрузкой. Симптомы могут включать боль в колене, отек и ограничение подвижности.
Лечение болезни Келлера, по мнению специалистов, должно быть комплексным. В начальных стадиях рекомендуется консервативный подход: покой, физиотерапия и применение противовоспалительных препаратов. В более запущенных случаях может потребоваться хирургическое вмешательство для восстановления кровоснабжения и удаления некротических участков. Важно, чтобы лечение проводилось под наблюдением опытного врача, так как ранняя диагностика и правильный подход могут существенно повлиять на исход заболевания и восстановление функции сустава.
https://youtube.com/watch?v=e2eh2rFOg-w
Причины патологии
Ладьевидная относится к мелким костям стопы, располагается в предплюсне и образует несколько суставов. На ней закрепляется сухожилие задней большеберцовой мышцы, необходимой для поддержания свода стопы. Ладьевидная кость образует сустав с таранной костью, пяточной, кубовидной и тремя клиновидными.
Кровоснабжение ладьевидной кости имеет два пути у взрослых и у детей. Ветвь тыльной артерии стопы (dorsalis pedis) пересекает дорсальную поверхность ладьевидной кости и отдает 3-5 ветвей. Некоторые из них образуют анастомозы из медиальной подошвенной артерии (plantaris medialis) для кровоснабжения подошвенной поверхности. Кровеносные сосуды образуют плотную сеть вокруг кости, проникают из перихондрия в центр хряща. Реже обнаруживается только одна дорсальная или подошвенная артерия.
Келлер предположил, что нарушенное кровоснабжение является результатом патологического натяжения – спазма. Из всех предложенных теорий, механическая, связанная с задержкой оссификации, получила больше всего подтверждений.
Окостенение ладьевидной кости происходит в последнюю очередь. Она может быть зажата между уже сформированной таранной и кубовидной костями, когда ребенок становится тяжелее. Компрессии поддаются сосуды в центральной губчатой части, что приводит к развитию ишемии и клиническим симптомам.
Однако перихондральное кольцо сосудов перенаправляет кровоснабжение, происходит реваскуляризация и образование новой кости. Расположение сосудов влияет на благоприятный прогноз заболевания.
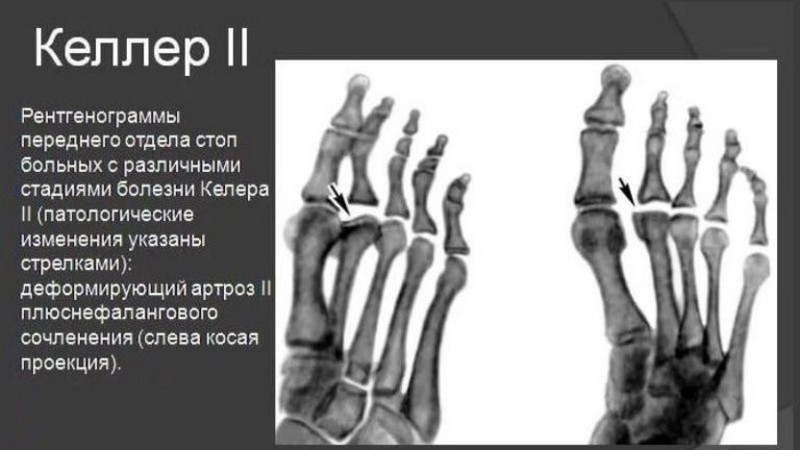
Болезнь Келлера 2 – это травматическое поражение головки второй плюсневой кости, реже третьей (10-15% случаев) и крайне редко четвертой. Патология описана хирургом Фрейбергом и названа синдромом Фрейберга-Келлера.
Причины деформации – нарушение биомеханики стопы, что отражается на питании кости. Способствовать патологии могут острые и хронические травмы, неправильная обувь, продольное и поперечное плоскостопие, спортивные перегрузки суставов. Травматическое поражение приводит к сосудистому натяжению, возможной причиной является удлинение второй плюсневой кости, а также ношение обуви на высоком каблуке.
Четыре стадии болезни Келлера
В развитии болезни Фрейберга-Келлера выделяют 4 стадии, которые можно диагностировать с помощью рентгена и МРТ:
- Начальная стадия с отеком хряща и суставным выпотом. На рентгене изменения не проявляются, а отек костного мозга визуализируется с помощью МРТ.
- Меняется плотность костных структур из-за гиперминерализации некротических костных трабекул – на рентгенограмме проявляются признаки склеротических изменений.
- Фрагментация и деформация головок костей, составляющих сустав. Данный этап развивается спустя 2-3 года после начала заболевания.
- Восстановление с замещением некротической ткани новым костным веществом. Реваскуляризация приводит к появлению остеофитов.
Даже вылеченная болезнь Келлера у взрослых повышает риск деформирующего артроза, который называют пятой стадией заболевания. На поверхности пораженной головки плюсневой кости возникают наросты, меняется смежная фаланга.
При диагностике болезнь Келлера выявляют с переломом головки плюсневой кости, воспалением на фоне туберкулезов и артритов.
Болезнь Келлера, или остеохондрит, вызывает множество вопросов и обсуждений среди пациентов и врачей. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как болезненные и ограничивающие. Симптомы могут варьироваться от боли в области стопы до затруднений при ходьбе. Многие отмечают, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении.
Врачи рекомендуют консервативные методы, такие как физиотерапия и использование ортопедических стелек, чтобы снизить нагрузку на поражённую область. В некоторых случаях может потребоваться хирургическое вмешательство, особенно если консервативные методы не приносят облегчения. Важно также учитывать индивидуальные особенности каждого пациента, так как подход к лечению может сильно различаться. Поддержка со стороны близких и профессионалов помогает многим справиться с этой болезнью и вернуться к активной жизни.
https://youtube.com/watch?v=uablrJrVoeQ
Симптомы болезни Келлера 1
На внутренней стороне тыльной поверхности стопы возникает припухлость, при ходьбе усиливаются боли. Внешне заболевание проявляется хромотой, при которой ребенок старается перенести вес тела на наружный край стопы. Признаки исчезают спустя 8-12 месяцев, полное выздоровление наступает спустя 2 года.
Основные признаки заболевания, на которые стоит обратить внимание:
- отечность стопы;
- покраснение пораженного участка;
- болезненность, особенно вдоль арки;
- хромота или нарушение походки.
Симптомы усиливаются, если вес тела переносится на пораженную ногу, ребенок может отказываться ходить, плакать при вставании. На рентгенограмме выявляют склеротические изменения, фрагментацию и уплощение ладьевидной кости.
Симптомы болезни Келлера 2
Заболевание развивается постепенно. Сначала появляется болезненность в области пораженной головки плюсневой кости при движении, затем и в состоянии покоя. При усилении боли развивается хромота. Ходить босиком, по неровной поверхности становится дискомфортно. На тыльной стороне возникает припухлость, которая распространяется по ходу плюсны.
Признаки:
- болезненность при прощупывании области пораженной головки;
- увеличение размера головки и внешняя деформация;
- укорочение пальца, соответствующей плюсны;
- деформация плюснефалангового сустава;
- ограничение подвижности пальца.
Тяжело переносить вес тела на пораженную плюсну, боль возникает при поперечном сжатии стопы. Синдром продолжается на протяжении 2 лет, затем утихает. Заболевание позже проявляется деформирующим артрозом, каждая повторная травма провоцирует рецидивы болей.
https://youtube.com/watch?v=sGx62sy4A5Q
Диагностика
Гистологический анализ при болезни Фрейберга-Келлера определяет коллапс субхондральной костной пластинки, остеонекроз и трещины в хряще.
Ранними симптомами на рентгене являются:
- сплющивание и кисты плюсны;
- расширение метаартофаланговых суставов.
Поздние признаки:
- остеохондральные фрагменты;
- склероз и уплощение кости;
- утолщение коркового вещества.
Происходит сглаживание плюсневой головки, снижается плотность субхондральной кости. Происходит склерозивание, фрагментация и деформация кости, увеличивается корковый слой. Развивается остеоартроз метаартофаланговых суставов.
Читайте о том, как применять мазь Шунгит для суставов.
А тут, как использовать пихтовое масло для лечения суставов.
Методы лечения
Методы лечения различны для двух типов остеохондропатии. Болезнь Келлера 1, связанная с аваскулярным некрозом ладьевидной кости, редко требует хирургического лечения. Чаще патология проходит сама. Для снятия симптомов могут использовать нестероидные противовоспалительные препараты, ортопедический сапог. Исследования показали, что ношение ортеза уменьшает длительность симптомов. Визуальные характеристики на рентгенограмме улучшаются спустя 6-48 месяцев с момента выявления симптомов.
Медикаментозное
Для улучшения микроциркуляции в стопы используют аналоги простагландина Е1 (ангиопротекторные препараты), антикоагулянты и антиагреганты, предотвращающие образование тромбов. Чтобы ускорить регенерацию костей, пациентам прописывают поливитаминные комплексы. Лечение болезни Келлера 2 степени и выше обязательно требует наложения гипсового сапожка из-за возможности трещин и переломов.
Хирургическое
Гипсовая повязка накладывается высотой до 1/3 голени, даже без выявления перелома. Если консервативное лечение не уменьшает болевой синдром, проводится операция по реваскуляризации. В кости создают каналы для прорастания новых капилляров.
Оперативное лечение при поражении головок плюсневых костей используют редко. На последних стадиях возможно удаление остеофитов на деформированных поверхностях, если они мешают носить закрытую обувь. При контрактуре сустава иногда проводят резекцию основания фаланги.
Физиотерапия
Физиотерапевтические методы помогают улучшить кровоснабжение и метаболизм клеток. Для стимуляции кровотока массируют мышцы стоп, назначают лечебную гимнастику. Дополнительно используют ультразвуковую терапию против отечности и воспаления, световые ванны, аппликации из грязи и озокерита. Новокаин вводят путем электрофореза. Показаны радоновые и сероводородные ванны. После острого периода используются стельки для поддержки свода стопы.
Народная медицина
При лечении остеохондропатий редко используют народные методы. Теплые ванны с добавлением морской соли в количестве от 100 до 500 г принимают на протяжении 20 минут. Затем ноги ополаскивают теплой водой и вытирают.
Здесь информация о том, как применять Коллаген Ультра для суставов и чем он хорош.
Полезная статья «Как лечить синовит тазобедренного сустава».
Профилактические меры

Позволять малышу бегать босиком по ортопедическим коврикам, песку, траве. Подросткам нужно покупать удобную обувь, которая позволяет стопе сгибаться, исключить каблуки. Укреплять мышцы с помощью ходьбы, при выявлении плосковальгусной деформации, вальгуса или варуса коленей – обратиться к ортопеду.
Заключение
Аваскулярный некроз ладьевидной кости или болезнь Келлера 1 самоизлечивается за 1-2 года. При развитии поражения плюсневых костей в позднем возрасте требуется корректировать факторы, которые привели к перегрузке ступни.
Вопрос-ответ
Как лечится болезнь Келлера?
Рентгендиагностика позволяет установить диагноз только на второй-третьей стадии, не раньше. Основное лечение болезни Келлера – это хирургическое вмешательство. Одни операции направлены на улучшение кровотока, другие – на пластическую коррекцию анатомии стопы, третьи – на ликвидацию развившихся осложнений.
Что такое болезнь Келлера?
Это хроническое заболевание костей, приводящее к дегенеративным изменениям в стопе. Проявляется оно хроническими изменениями в кости, что приводит к дегенеративным нарушениям и деформации стопы. Одной из причин возникновения болезни Келлера является повышенная нагрузка на кость стопы.
Как лечится болезнь Кёлера на стопе?
Лечение болезни Кёлера носит консервативный характер. Для уменьшения симптомов можно использовать НПВП, но не доказано, что они сокращают продолжительность симптомов заболевания. Для сокращения продолжительности симптомов пациентам может быть показана иммобилизация с помощью короткой гипсовой повязки на 4-6 недель.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили изменения в зрении, такие как размытость или искажение изображения, не откладывайте визит к офтальмологу. Ранняя диагностика болезни Келлера может значительно улучшить прогноз лечения.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь поддерживать общее состояние здоровья и снизить риск прогрессирования болезни.
СОВЕТ №3
Изучите доступные методы лечения. Существуют различные подходы к лечению болезни Келлера, включая медикаментозную терапию и хирургические вмешательства. Обсудите с врачом, какой метод будет наиболее эффективным в вашем случае.
СОВЕТ №4
Поддерживайте связь с пациентскими сообществами. Общение с другими людьми, страдающими от болезни Келлера, может предоставить вам полезную информацию и эмоциональную поддержку, что поможет справиться с диагнозом.


 Поражение ладьевидной кости или болезнь Келлера у детей начинается после 2 лет, но точнее в 5-10 лет. Заболевание чаще встречается у мальчиков, чем у девочек, но у них обычно диагностируется раньше – с 1 до 3 лет. Окостенения ладьевидной кости у девочек происходит в возрасте 18-24 месяцев, а у мальчиков – в 24-30 месяцев.
Поражение ладьевидной кости или болезнь Келлера у детей начинается после 2 лет, но точнее в 5-10 лет. Заболевание чаще встречается у мальчиков, чем у девочек, но у них обычно диагностируется раньше – с 1 до 3 лет. Окостенения ладьевидной кости у девочек происходит в возрасте 18-24 месяцев, а у мальчиков – в 24-30 месяцев.